L'OSTÉOPATHIE APRÈS L’ACCOUCHEMENT
L’accouchement est la suite logique de la grossesse. Une maman consultait parce que son enfant était né avec des forceps. Le premier élément de cette consultation fût de faire comprendre que le forceps était le bienvenu et n’était pas un problème. Le souci était plutôt la raison pour laquelle l’obstétricien a du en poser un.
Certains accouchements, même les plus physiologiques possibles peuvent entraîner certaines dysfonctions, qu’il est souhaitable de faire traiter.
Les conditions de grossesses (bébé positionné trop bas, contractions utérines, … cf page obstétrique) peuvent être autant d’évènements traumatiques pour le périnée.
La plupart du temps (et heureusement) Dame Nature, fait suffisamment bien les choses pour que tout se passe bien lors de l’accouchement, cependant il est souhaitable de consulter un ostéopathe, car des déplacements, mêmes minimes de certains viscères comme la vessie peuvent, sur le long terme, avoir des conséquences sur l’unité uro-gynécologique de la parturiente.
Dans cette page, nous verrons deux types de dysfonction :
les lésions du plancher périnéal musculaire et aponévrotique.
Les dysfonctions viscérales associées au petit bassin et de l’urètre seront vues dans les pages consacrées à l’incontinence (à paraître).
1. LE PLANCHER PÉRINÉAL :
A. ANATOMIE :
On en parle beaucoup, la description anatomique est complexe, on ne va le décrire que très sommairement.
Le plancher périnéal se compose de deux plans musculaires.
Le premier est constitué de fibres qui vont d’un coté du bassin à l’autre, en passant derrière l’anus. Il y a des fibres qui vont du pubis au pubis opposé en passant derrière l’ampoule rectale, de l’iliaque à l’iliaque, et de l’ischion à l’ischion.
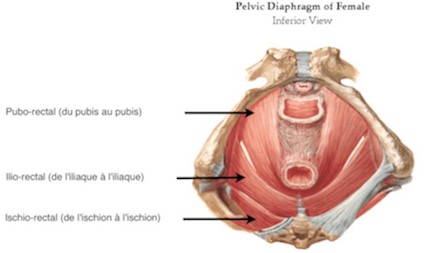
Le deuxième plan musculaire est composé de fibres tendues d’avant en arrière et relie les trois orifices du bassin féminin (ostium urétral, orifice vaginal et anus). Il est tendu du pubis au coccyx.
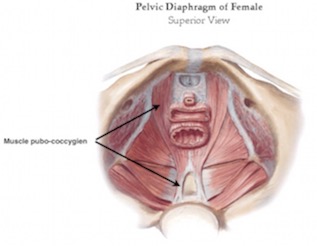
B. PENDANT L’ACCOUCHEMENT :
Pour l’accouchement, ces muscles sont très importants. Ils servent de hamac musculaire et guident la tête de la présentation (du fœtus) dans le petit bassin lors de la phase de descente, rotation. Ils permettent à la tête de trouver le bon axe pour la sortie. En revanche, et surtout dans les variétés postérieures (lorsque l’arrière de la tête du fœtus se trouve sur le sacrum maternel), la dernière phase de l’accouchement peut être très délétère pour ces muscles. En effet, la tête du bébé, étire de façon très importante ces muscles à la limite de leur rupture. C’est pour cette raison que les obstétriciens pratiquent une épisiotomie. Le pire cas étant une déchirure allant du vagin à l’anus.
Comme la péridurale, l’épisiotomie a des avantages et des inconvénients.
Les avantages sont la préservation du périnée. En le coupant préventivement, on évite ainsi les déchirures.
Les inconvénients sont de deux ordres :
Si elle est faite trop tôt, la tête du fœtus, ne prend pas appui sur le périnée et se fléchit moins bien. En fonction de la flexion de la tête, la présentation n’aura pas le même diamètre (taille). La présentation présente son plus petit diamètre lorsque la tête est fléchie au maximum (diamètre sous-occipito bregmatique). Au contraire, lorsqu’elle se défléchie (extension cervicale) par exemple lorsque le front se présente en premier, la tête présente alors un diamètre incompatible avec celui maternel, il faut alors une césarienne.
Si elle est faite trop tard, elle ne sert à rien, puisque le périnée a été étiré au delà de sa déformation élastique (les tissus reprennent leur place après l’étirement). La déformation est dite plastique lorsque l’accouchement fini, les tissus ne sont plus capables spontanément de retrouver leur physiologie initiale. Après la déformation plastique, c’est la déchirure.
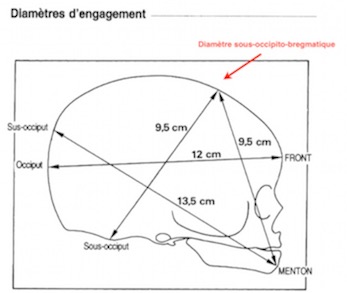
Les diamètres de la tête du fœtus.
Suivant sa position, la tête fœtale ne fait pas la même taille. La meilleure présentation possible est au sommet, la tête fléchie au maximum. Le fœtus présente son plus petit diamètre de 9,5 cm, le sous occipito-bregmatique.
Modélisation vidéo d’un accouchement :
Dans cette vidéo (empruntée sur youtube : http://www.youtube.com/watch?v=Xath6kOf0NE&feature=channel) on peut voir au fur et à mesure du travail l’utérus et le vagin se distendre. Malheureusement, je n’ai pas trouvé de modélisation avec un vrai périnée.
Sur cette photo d’accouchement, on peut voir le périnée postérieur se distendre. Celui est assez souple pour ne pas risquer de se déchirer, l’obstétricien ne pratique pas d’épisiotomie.
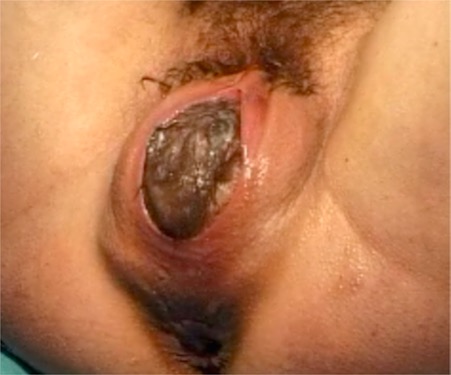
Cependant, l’ensemble des fibres est suffisamment étiré pour que la physiologie neuro-musculaire du périnée puisse être altérée.
C. APRÈS L’ACCOUCHEMENT :
Suivant les conditions de la grossesse, le nombre de grossesses, le caractère sportif ou sédentaire de la femme, le plancher pelvien ne va pas se comporter de la même manière. Il sera soit hyper-, soit hypotonique. Sa résistance, mais aussi sa capacité à se laisser distendre est importante pour l’accouchement et les suites de couche ne seront pas les mêmes.
La plupart du temps, on observe (épisiotomie ou non) un périnée qui se contracte mal. Les fibres musculaires assurant le maintien postural du petit bassin ne répondent pas suffisamment et sont très lâches. Les fibres musculaires servant à la motricité volontaire, elles, sont en état d’hypertonie. Physiologiquement cela devrait être l’inverse.
Prenons l’exemple d’un groupe musculaire comme la cuisse. Lorsque l’on se tient debout, on contracte des fibres de la posture (fibres musculaires squelettiques rouges de type I). Ces fibres sont résistantes et peuvent se contracter longtemps. A la marche, lorsque nous accélérons le pas, nous faisons intervenir d’autres fibres musculaires, (fibres musculaires blanches, de type IIb). Elles sont rapides, puissantes, mais ne peuvent se contracter longtemps.
Cette analogie avec la cuisse est intéressante. On doit pouvoir contracter son périnée de façon volontaire, mais aussi le relâcher. On ne peut pas marcher avec une cuisse qui ne se relâche pas. Au niveau du périnée, c’est la même chose. Comment aller à la selle si on ne relâche pas son périnée. En se servant des abdominaux bien sûr, mais alors, c’est au prix de contraintes de pression beaucoup trop importantes pour cet ensemble anatomique. Les risques sont les hémorroïdes et finalement la descente d’organe.
L’hypertonie du périnée est à l’origine de bien des pathologies dont la pudendalgie.
Une autre dysfonction assez fréquente est la microdéchirure de l’arcade tendineuse du petit bassin.
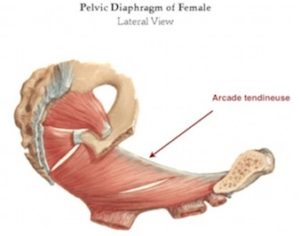
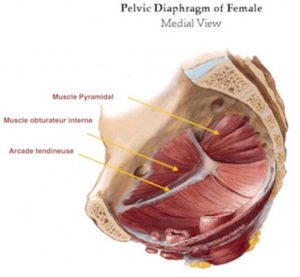
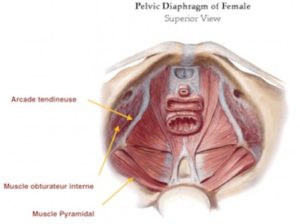
En effet, les contraintes de poussée sont telles que la tête fœtale étire au delà de la physiologie ou déchire cette arcade tendineuse. Or elle est très importante, elle sert de soutien au périnée qui s’insère en grande partie dessus, mais aussi à certains muscles allant aux membres inférieurs, notamment l’obturateur interne. Ce muscle est rotateur interne du fémur et participe grandement à l’équilibre statique du bassin, donc du reste de la colonne vertébrale. D’autre part, la membrane recouvrant le muscle obturateur sert de voie de passage à de nombreux éléments vasculaires et nerveux, dont le nerf pudendal qui innerve une partie du périnée et du sphincter anal. La mise en tension de ce paquet vasculo-nerveux et les lésions en découlant peuvent expliquer bien des symptômes, comme les dyspareunies (douleurs dans les rapports), des fuites d’air au niveau vaginal (béance vulvaire) ou entrée liquidienne (bain, piscine), ou une incontinence anale (gaz ou selles, ou les deux).
2. LE TRAITEMENT OSTÉOPATHIQUE :
Le traitement ostéopathique se fait préférentiellement par toucher vaginal. A ce propos, les dispositions légales sont telles que seuls les ostéopathes justifiant du titre de profession de santé et habilités dans leur ancienne profession (masseur-kinésithérapeutes, médecins, sages-femmes, infirmières) à pratiquer des manœuvres par voie interne (toucher vaginal ou rectal), peuvent les pratiquer en tant qu’ostéopathe (cf législation).
L’ostéopathe par des manœuvres douces et appropriées pratique essentiellement des levées de tension, de manière à relâcher les fibres musculaires, spasmées, et contractées, restées ainsi depuis le traumatisme subit.
Dans un deuxième temps, avec des techniques d’éveil neuromusculaire, il permet à la patiente de percevoir, de sentir, l’état de contraction, de relâchement, la tonicité de tous les corps musculaires présents. Une prise de conscience des pressions abdominales s’exerçant sur le périnée, notamment lors de la défécation (pour prévenir les hémorroïdes) est également nécessaire.
Une fois ce traitement réalisé l’ostéopathe qui ne perd pas de vue la globalité de sa patiente ajustera si besoin l’équilibre viscéral et péritonéal sus-jacent (cf incontinence).
3. KINÉ OU OSTÉOPATHIE :
Ce sont deux métiers différents. L’un rééduque une fonction l’autre permet à la fonction d’être rééduquée.
Prenons l’exemple d’un maman qui consulte pour une rééducation suite à un accouchement ayant provoqué une incontinence. Les résultats médiocres de la rééducation au bout de 10 séances, poussent la maman à consulter en ostéopathie. Cette patiente avait une anse de l’intestin grêle qui s’était intercalée entre l’utérus (lorsque celui-ci a repris sa place) et sa vessie. La pression exercée sur la vessie était alors trop importante pour que les sphincters puissent être efficients (voir incontinence).
